Ma che cosa significa colesterolo “ai limiti”? Raccontando la pratica clinica (art. 1)
Posted on | settembre 27, 2013 | No Comments
Ho il “colesterolo ai limiti”, mi dice un paziente cinquantenne, il sig. Salvatore, giorni fa, “me lo ha scritto il cardiologo” aggiunge “ma per fortuna il cuore è a posto e non mi ha dato medicine: lei che ne pensa, posso stare tranquillo?”.
 E’ la domanda che mi pone un paziente porgendomi il suo referto di visita specialistica cardiologica, confortato dalla buona notizia che il cuore è a posto.
E’ la domanda che mi pone un paziente porgendomi il suo referto di visita specialistica cardiologica, confortato dalla buona notizia che il cuore è a posto.
Che fare di fronte a un paziente sereno che ti mostra un referto rassicurante – il quale tutto sommato ha solo una frase un po’ sibillina – e, ad affinarla, si capisce che la domanda te l’ha posta pro-forma, probabilmente aspettandosi solo una conferma tranquillizzante?
Il fatto è che, ad affinarla, io sono piuttosto perplesso su questo “essere a posto” di Salvatore sul piano cardio-vascolare, perché è una conclusione che dipende dalla prospettiva, dai punti di visuale da cui guardi il suo piano clinico, punti che sono almeno due:
1) se infatti guardiamo il suo stato di salute da vicino, così com’è ora, in questo momento, concludiamo che non ci sono problemi, poiché il cuore è sano: al cardiologo si chiedeva una fotografia dello stato del paziente e il suo compito l’ha ben svolto;
2) ma da un punto di vista “preventivo”, prospettico, pensando a come starà Salvatore fra dieci anni, il suo sentirsi sicuro non è per niente… “rassicurante” ed anzi vanno presi provvedimenti immediati per motivi che vediamo subito.
Decido così di sollecitarlo con una pacata discussione affinché egli giunga a diverse conclusioni da solo, in modo indolore. In sintesi:
“Ma secondo lei” gli chiedo “che cosa voleva dire lo specialista con quel “al limite?”
 A Salvatore, che è una persona attenta, non è sfuggito che quelle parole fanno parte di una frase che contiene altre citazioni e più precisamente quelli che solitamente vengono chiamati “fattori di rischio” (FR): infatti, scorrendo ciò che è stato scritto prima e dopo nel referto, si legge:
A Salvatore, che è una persona attenta, non è sfuggito che quelle parole fanno parte di una frase che contiene altre citazioni e più precisamente quelli che solitamente vengono chiamati “fattori di rischio” (FR): infatti, scorrendo ciò che è stato scritto prima e dopo nel referto, si legge:
“Salvatore fuma 15 sigarette, è in sovrappeso, ha il diabete, è sedentario, ha “il colesterolo ai limiti”, è iperteso in trattamento…”.
E’ evidente che lo specialista ha elencato i FR, vale a dire quelle alterazioni o situazioni che messe insieme possono nel tempo portare ad ammalarsi della malattia aterosclerotica (Infarto, ictus, ecc.)
Gli illustro il significato della frase nel suo insieme e vedo che Salvatore mi guarda perplesso e preoccupato.
“Capisco,”soggiunge “sembra che io abbia tante cosette che non vanno bene, però almeno del colesterolo non debbo preoccuparmi più di tanto, no? Ha una “stellina” nel referto di laboratorio, ma vedo che il numero è solo appena fuori… forse è questo che voleva dire il cardiologo quando ha scritto che è “al limite”? Che essendo appena fuori possiamo ignorarlo?”.
In effetti, temo proprio che volesse dir questo. E’ purtroppo un’opinione corrente. Come la dicitura “Dislipidemia Borderline”, che è una irrimediabile, sonora sciocchezza, diciamo una fesseria[1].
Guardiamo gli esami di Salvatore definiti “al limite” – potremmo anche usare il termine “borderline” che ha lo stesso significato - : il suo colesterolo totale è appena 218 mg dl: chi si allarmerebbe per soli 18 punti in più, rispetto a quello che consiglia come normale il laboratorio?
E invece…
“Mi ascolti, Salvatore,” gli dico ”noi sappiamo, come informazione generale, che il colesterolo è dannoso per le arterie e possiamo pensare che più alto è e peggio sia e che quanto più numerosi siano i fattori di rischio, tanto maggiore sia il rischio complessivo, totale che si corre.
Ora, prendiamo, ad esempio, una persona della sua stessa età che avesse il suo stesso valore di colesterolo, però senza diabete, che non fuma, che fa attività fisica e senza pressione alta – quindi senza altri FR -: le verrebbe da pensare che quel poco di colesterolo in più, in questo caso, abbia lo stesso peso, la stessa pericolosità che ha per lei che invece ha tanti altri FR?”.
 Salvatore riflette un poco e poi mi dice: “e già, per me quel poco di colesterolo potrebbe essere la goccia che fa traboccare il vaso, mentre la persona presa ad esempio è… ben lontana dall’orlo del vaso, avendo come rischio solo quel poco di colesterolo”…
Salvatore riflette un poco e poi mi dice: “e già, per me quel poco di colesterolo potrebbe essere la goccia che fa traboccare il vaso, mentre la persona presa ad esempio è… ben lontana dall’orlo del vaso, avendo come rischio solo quel poco di colesterolo”…
Bravo Salvatore, bella esemplificazione! “Come dire” specifico “che quel signore, senza altri rischi, di quel poco di colesterolo può fregarsene, e lei invece…”
“ed io invece mi debbo curare”, conclude sommessamente Salvatore.
Non mi resta che approfittare della sua convinzione per suggerirgli subito una terapia che sono certo a questo punto farà con convinzione.
Conclusione
Credo che sia chiaro il ragionamento che mi ha portato a suggerire una terapia in una persona con il colesterolo appena fuori: è l’insieme dei FR che ha importanza oltre alla entità di ogni singolo fattore.
Però il problema è ben più complesso, così vi lascio con questo interrogativo:
E’ corretto che io ragioni solo sul valore del colesterolo totale, ignorando le altre “Frazioni Lipidiche”?[2]
[1] Così come è erronea opinione che se sul referto di laboratorio non ci sono stelline, si è a posto: per il colesterolo non è proprio così.
Tags: apolipoproteine > colesterolo ai limiti > dislipidemia borderline > fattori di rischio > frazioni lipidiche > rischio totale assoluto > un po' di colesterolo
Interazioni farmacologiche: l’involontaria esperienza di una di una Signora (Art. 4)
Posted on | agosto 10, 2013 | No Comments
Non vedevo la Sig.ra Maddalena da molti mesi. Ultra 80enne colta e al passo con i tempi, lei e le sue sorelle, di tanto in tanto vado a farle visita per il piacere di una chiacchierata: rispolveriamo ricordi, intessiamo piacevoli discussioni. Ovviamente immancabile l’aggiornamento sulla sua salute che volentieri ascolto.
“Sai, Ennio, questi benedetti dolori artrosici che non mi danno pace”, mi dice. “Tempo di assumere una terapia cronica antidolorifica” suggerisco. Consiglio sempre rifiutato ed io so anche perché: i dolori sono un ottimo alibi per non muoversi! Questa volta però sorride bonaria, è evidente che c’è qualcosa di nuovo.
“E’ la stessa cosa che mi ripete l’ortopedico” soggiunge “e così mi ha raccomandato di prendere una medicina nuova. L’ho fatto, sai, e andava anche bene, ma dopo qualche giorno… un malessere, un malessere che non ti dico, e una confusione che non sapevo più dov’ero! Ho pensato che quella medicina si fosse messa a bisticciare con gli altri farmaci che prendo e così ho sospeso: mi tengo i dolori!”
Questa la conversazione “medica” ridotta all’osso.
 Ho pensato che Maddalena avesse proprio ragione; ovviamentenon aveva ricevuto alcuna informazione sulle caratteristiche della medicina e men che meno sulle interazioni.
Ho pensato che Maddalena avesse proprio ragione; ovviamentenon aveva ricevuto alcuna informazione sulle caratteristiche della medicina e men che meno sulle interazioni.
Mi sono fatto dare la lista di farmaci che prende ed ho valutato le interazioni tramite un database medico.
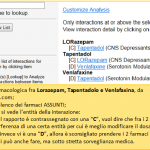
Facile vedere il risultato della mia ricerca nella immagine al lato:
a) Sulla sinistra della vignetta sono elencati i farmaci che Maddalena ha assunto:
- Lorazepam, un ansiolitico, Tapentadolo, il farmaco aggiunto per il dolore e Venlafaxina, un antidepressivo.
b) sulla destra si vede l’entità della interazione in rapporto alle varie medicine:
- il rapporto fra Lorazepam e Tapentadolo è contrassegnato con una “C” e ciò vuol dire che fra i 2 farmaci vi è una interferenza di una certa entità per cui è meglio modificare il dosaggio.
- Fra Venlafaxina e Tapentadolo il rapporto è di tipo “D”: questo vuol dire che l’entità della interazione è tale che è sconsigliato prendere i 2 farmaci nello stesso tempo: si può anche fare, ma sotto strettissima sorveglianza medica e modificando il dosaggio: resta rischioso.
Maddalena è stata vittima di disinformazione: conclusione semplice, no?
Ed è abbastanza semplice quel che va fatto: ogni volta che si prescrive un farmaco si abbia l’accortezza di indagare accuratamente se la prescrizione sia compatibile con gli altri farmaci o sostanze prese: si capisce anche quanto complichi la pratica medica l’osservare questo iter, pratica già di per se stessa così complessa, ma altra via non esiste.
Il disturbo accusato da Maddalena non è stato particolatamente pericoloso, avendo peraltro subito smesso di prendere l’associazione di farmaci, ma il fatto è che difficilmente si convincerà a fare un’altra terapia, si terrà i dolori, non si muoverà e il suo stato peggiorerà, come dire che una possibilità è stata bruciata.
 Le cose sarebbero andate diversamente se fosse stata consapevole e responsabilizzata sulle interazioni?
Le cose sarebbero andate diversamente se fosse stata consapevole e responsabilizzata sulle interazioni?
Credo proprio di sì, se avesse fatto e chiesto quello che avrebbe dovuto fare il paziente del fluconazolo: ricordate la vignetta? Basta scrivere Tapentadolo al posto di Fluconazolo. La conclusione è ancora una volta la stessa:
è meglio sapere, è bene sorvegliare e cautelarsi chiedendo, educatamente, ma con fermezza.
La prossima volta che parlerò d’interazioni, toccherà alle ERBE (continua).
Tags: i pazienti raccontano > interazione fra antidolorifici antidepressivi e ansiolitici > interazioni farmacologiche > rapporto medico paziente
Definizione di interazione farmacologica: quanto distante è la pratica clinica? (Art. 3)
Posted on | agosto 1, 2013 | No Comments
Dopo aver visto il significato di “Interazione farmacologica” in generale ed averne illustrato le caratteristiche principali con un esempio pratico nel precedente articolo, esempio che vi invito a leggere perché forse vale più di ogni spiegazione, scendiamo nei particolari per una più completa comprensione.
Definizione
Diamone una definizione precisa, scientifica:
“le interazioni sono un fenomeno per cui gli effetti di un farmaco vengono modificati in presenza:
1) di un altro farmaco,
2) di un prodotto a base di erbe [1][i],
3) di alimenti o bevande,
4) di sostanze chimiche presenti nell’ambiente [2].
 Ricapitolando, ci aspettiamo che una medicina abbia determinati effetti ed invece se ne hanno altri, inattesi e per nulla piacevoli.
Ricapitolando, ci aspettiamo che una medicina abbia determinati effetti ed invece se ne hanno altri, inattesi e per nulla piacevoli.
Si intuisce quanto complesso sia il problema: non si tratta solo di capire che cosa possa succedere assumendo due farmaci cotemporaneamente, ma bisogna pensare a una vasta possibilità di interazioni fra la medicina che si sta prendendo e tutta una serie di altre sostanze o prodotti.
Pratica clinica e Interazioni
Mentre scrivo queste righe cerco di immaginare se e quanto le implicazioni di questa definizione siano distanti dalla pratica medica e a quante riflessioni si dovrebbe accompagnare l’atto della prescrizione di un farmaco.
Cosa avviene in pratica? Ci si pone costantemente il problema delle interazioni?
Francamente non lo so. Credo che il medico prescriva e automaticamente faccia una complessiva valutazione dei possibili effetti del farmaco che sta suggerendo; illustra il motivo per cui il suo paziente è bene che assuma quella determinata medicina, spiegando che i vantaggi sono superiori ai danni che potrebbero venire da eventuali effetti collaterali.
Io credo che ci si fermi qui.
Può bastare? Se pensiamo a quel libretto che ho già citato e che contiene ben 1900 descrizioni di interazioni, dobbiamo concludere che no, non basta. E non basta anche perché mentre gli effetti collaterali sono ben descritti nei foglietti illustrativi, non è così per le interazioni le cui descrizioni sono solitamente meno comprensibili, perché spesso molto tecniche, come ho dimostrato con l’esempio della nifedipina e del fluconazolo.
La “mia” pratica medica…
Se analizzo ciò che io faccio, la mia pratica cioè, se la prendo come esempio – cosa più confacente che analizzare quella degli altri – , sì, dico che al problema delle interazioni sono aperto per vecchia abitudine e per personale esperienza di malattia, ma almeno finora, fino a che non mi sono messo a scriverne e a rifletterci dopo le mie ultime vicende, non ci ho pensato come la definizione sopra riportata prevederebbe: non credo di aver mai chiesto , ad esempio, se il paziente sta assumendo anche estratti di erbe o prodotti naturali o in quale situazione ambientale si trovi, se cioè sia esposto a prodotti chimici, magari nell’ambiente di lavoro nonostante abbia sempre considerato l’attività lavorativa come possibile causa di patologia.
… e la pratica del “Paziente”…
Ma c’è una cosa che a ripensarci mi viene chiaramente in mente: forse il sanitario può anche distrarsi o non considerare l’argomento con la profondità che richiederebbe, ma tutto sommato è il paziente a chiedere se può prendere quella medicina: la frase ”… dottore io sto già assumendo… posso prendere anche quest’altra medicina insieme?” la ricordo come richiesta rivoltami molto spesso, per fortuna.
E’ come se il paziente l’avesse molto bene in mente che le medicine sono pericolose e forse immagina che il medico a furia di prescriverle ci abbia fatto troppo l’abitudine: nondimeno un errore egli fa e molto grave:  quello di ritenere che i prodotti naturali siano innocui; invece non è così e le interazioni farmaci-erbe possono essere ancor più pericolose, oltre che meno note, dati i complessi meccanismi con cui solitamente interagiscono, argomento che riprenderò in seguito.
quello di ritenere che i prodotti naturali siano innocui; invece non è così e le interazioni farmaci-erbe possono essere ancor più pericolose, oltre che meno note, dati i complessi meccanismi con cui solitamente interagiscono, argomento che riprenderò in seguito.
Conclusione
Cosa deve fare dunque il medico e, perché no, il farmacista, oltre a illustrare effetti collaterali ed utilità del farmaco?
In fondo è semplice, nient’altro che rispondere alla sollecitazione del suo paziente: per ogni farmaco che prescrive vanno valutate minutamente le interazioni, e minutamente spiegate.
Il colloquio con la signora Maddalena che vi riporterò nel prossimo articolo ne è dimostrazione (continua).
[1] Herb-drug interactions and mechanistic and clinical considerations. Chen XW, Sneed KB, Pan SY, Cao C, Kanwar JR, Chew H, Zhou SF. Curr Drug Metab. 2012 Jun 1;13(5):640-51.
[2] Interazioni indesiderate tra farmaci. Karen Baxter , Jennifer M. Sharp. Adverse Drug Reaction – N. 181, Febb. 2008
Tags: definizione interazioni tra farmaci > interazione erbe-farmaco > interazioni farmacologiche
Il rischio che corriamo ignorando le pericolose conseguenze delle Interazioni Farmacologiche
Posted on | luglio 10, 2013 | No Comments
Introduzione
Riprendo quanto accennato nel precedente articolo in cui ho iniziato a descrivere le “Interazioni Farmacologiche”, situazioni cliniche che si possono verificare quando l’assunzione di due o più farmaci o di altre sostanze (prodotti naturali) INDUCE una reazione prevedibile o imprevedibile, talvolta utile, ma più spesso dannosa per la salute del paziente tanto da dover parlare di Reazione Avversa da Farmaci, che è bene conoscere nelle sue linee essenziali.
Vediamole in pratica.
Poniamo, ad esempio, che uno stia curando la sua Ipertensione (pressione alta del sangue) con un “Calcio-Antagonista”, medicina di comunissimo uso; per andare proprio nel pratico facciamo il nome: ADALAT CRONO 30 mg al giorno. E’ un farmaco di uso “tranquillo” noto da molti anni, efficace e dagli scarsi effetti collaterali. La pressione del nostro “Paziente-Esempio” (chiamiamolo: PE) va a posto senza disturbo alcuno attribuibile alla terapia. Sfortuna vuole che il nostro PE si becchi una “Micosi” (una infezione da funghi, mettiamo una candidosi, sempre per restare nel pratico) – evento non raro – . Il suo medico di famiglia, o specialista che sia, propone una cura con un “antimicotico” per alcune settimane, ad esempio il “Deflucan”, un farmaco un po’ meno tranquillo del precedente: di solito preoccupa per il danno che talvolta può dare al fegato. PE non si pone tanti problemi e neanche il suo medico, perché stiamo descrivendo un evento piuttosto comune.
Solo che dopo pochi giorni, o un paio di settimane, PE comincia a gonfiarsi, specie la sera, poi anche al mattino ha due gambe così – ha cioè “edemi” marcati -. E un giorno tornando a casa non si regge in piedi, proprio non ce la fa. Pallido e sudato, gli viene in mente di controllarsi la pressione: la trova sotto i tacchi, lui che con quei 30 mg di Adalat andava come un campanello…
Che cosa sta succedendo al nostro PE? La storiella continua
E’ semplicemente vittima di una “interazione farmacologica”: il Deflucan sta interferendo con l’Adalat bloccandone il metabolismo – in sostanza l’eliminazione dall’organismo – per cui PE pensa di assumere 30 mg, ma in realtà è come se ne prendesse 100 o forse 200 o più: pertanto ha edemi, effetto collaterale noto dell’Adalat specie se preso ad alte dosi, e ipotensione, perché in ha in corpo una dose eccessiva di una medicina il cui compito è di abbassare la pressione, per l’appunto, solo che ne ha in corpo una dose da cavallo che non riesce a smaltire!
 PE, che è attento, riprende in mano il foglietto illustrativo dell’Adalat e lo rilegge con maggior attenzione: trova un capitoletto intitolato, guarda un po’, “Interazioni”, che recita: “ la Nifedipina viene metabolizzata tramite il sistema del Citocromo P450 3A4 ecc… tutti i farmaci che inibiscano o inducano… ecc” (la frase completa è qui al lato con la rappresentazione del citocromo). Seguono una sfilza di nomi, fra cui il termine “Fluconazolo”.
PE, che è attento, riprende in mano il foglietto illustrativo dell’Adalat e lo rilegge con maggior attenzione: trova un capitoletto intitolato, guarda un po’, “Interazioni”, che recita: “ la Nifedipina viene metabolizzata tramite il sistema del Citocromo P450 3A4 ecc… tutti i farmaci che inibiscano o inducano… ecc” (la frase completa è qui al lato con la rappresentazione del citocromo). Seguono una sfilza di nomi, fra cui il termine “Fluconazolo”.
PE capisce che la Nifedipina non è altro che l’Adalat e il Fluconazolo è il Deflucan e che queste due medicine messe insieme possono fare sconquassi, proprio quello di cui è vittima. Basta sospendere l’Adalat e la cosa si risolve.
E se invece non lo sospende?
In tal caso PE rischia grosso: potrebbe avere più gravi conseguenze, persino pericolose per la vita: ma credo che l’esempio sia chiaro e possiamo fermarci qui senza… infierire oltre.
Il fatto è che il foglietto illustrativo dell’Adalat è, sì, davvero ben fatto e completo, ma per il medico, non per il povero PE, vale a dire è una scheda tecnica.
 PE di cosa avrebbe avuto bisogno o cosa avrebbe dovuto fare?
PE di cosa avrebbe avuto bisogno o cosa avrebbe dovuto fare?
Semplicemente chiedere al medico (o al Farmacista, perché no?) specifiche informazioni, esattamente quello che è riportato nella vignetta al lato, tratto dalla scheda americana del Fluconazolo: magari, dopo aver letto quanto sto scrivendo, con decisione chiederà:“Dottore, per favore, quali sono le interazioni di questo farmaco?” e gli riferirà anche se prende prodotti di erboristeria, per certi versi ancora più pericolosi (continua).
Tags: citocromo P450 > CYP450 > fluconazolo > interazioni farmacologiche > metabolismo dei farmaci > nifedipina
Cominciamo a discutere di interazioni farmacologiche
Posted on | luglio 7, 2013 | No Comments
E’ tempo di riprendere le fila del mio blog.
 Il perché del silenzio durato un paio di mesi é facilmente comprensibile se si legge il precedente articolo inserito. Una convalescenza non proprio facile, benché sul piano chirurgico non ci siano stati problemi. Ma quando si è soggetti per necessità ad assumere più farmaci si è purtroppo esposti a tutti gli svantaggi che essi possono provocare: è da questo tema che vorrei ripartire avendo sperimentato – ovviamente involontariamente! – proprio su di me la complessità del problema: sono riuscito ad evitare conseguenze molto gravi grazie anche alla sorveglianza di Colleghi competenti e all’attenzione che io stesso ho posto: mi rendo conto che questa è, nella sfortuna, una condizione di vantaggio che non tutti hanno; è per tale motivo che vorrei mettere la non felice esperienza e le specifiche conoscenze a diposizione di tutti.
Il perché del silenzio durato un paio di mesi é facilmente comprensibile se si legge il precedente articolo inserito. Una convalescenza non proprio facile, benché sul piano chirurgico non ci siano stati problemi. Ma quando si è soggetti per necessità ad assumere più farmaci si è purtroppo esposti a tutti gli svantaggi che essi possono provocare: è da questo tema che vorrei ripartire avendo sperimentato – ovviamente involontariamente! – proprio su di me la complessità del problema: sono riuscito ad evitare conseguenze molto gravi grazie anche alla sorveglianza di Colleghi competenti e all’attenzione che io stesso ho posto: mi rendo conto che questa è, nella sfortuna, una condizione di vantaggio che non tutti hanno; è per tale motivo che vorrei mettere la non felice esperienza e le specifiche conoscenze a diposizione di tutti.
 Quello che intendo discutere non sono tanto le comuni reazioni indesiderate date dalle medicine, più o meno note e in genere ben descritte, ma un complesso capitolo che va sotto il nome di INTER-REAZIONI FRA FARMACI, più correttamente dette Interazioni Farmacologiche [1].
Quello che intendo discutere non sono tanto le comuni reazioni indesiderate date dalle medicine, più o meno note e in genere ben descritte, ma un complesso capitolo che va sotto il nome di INTER-REAZIONI FRA FARMACI, più correttamente dette Interazioni Farmacologiche [1].
Capitolo della medicina ostico, forse sottovalutato e non completamente conosciuto data la sua vastità. Proprio per questo credo sia utile affrontarlo in termini semplici, anche perché riguarda un sacco di persone. Peraltro e purtroppo, per quanto si sia attenti non sempre è facile evitare le conseguenze talvolta pesanti delle Interazioni: motivo in più per parlarne diffusamente
 Nelle immagini al lato potete già trovare utili ed essenziali informazioni, come ad esempio: più farmaci prendo e maggiore è la possibilità di reazioni avverse, le quali sono più gravi e imprevedibili con l’avanzare dell’età. Quante poi esse possono essere numerose ben lo dice lo “Stockley’s Drug Interactions” che descrive ben 1900 possibilità di interazioni [2]:quale medico potrebbe mai tenerle tutte a mente?
Nelle immagini al lato potete già trovare utili ed essenziali informazioni, come ad esempio: più farmaci prendo e maggiore è la possibilità di reazioni avverse, le quali sono più gravi e imprevedibili con l’avanzare dell’età. Quante poi esse possono essere numerose ben lo dice lo “Stockley’s Drug Interactions” che descrive ben 1900 possibilità di interazioni [2]:quale medico potrebbe mai tenerle tutte a mente?
 Ecco perché è meglio che il paziente… sappia e sorvegli… (continua)
Ecco perché è meglio che il paziente… sappia e sorvegli… (continua)
[1] Interazioni indesiderate tra farmaci. Karen Baxter , Jennifer M. Sharp. Adverse Drug Reaction – N. 181, Febb. 2008
[2] Karen Baxter BSc, MSc, MRPharmS, Royal Pharmaceutical Society, London, UK. Stockley’s Drug Interactions. Pocket Companion 2013.
Tags: Drug Adverse Reactions > erbe estratti di erbe e interazioni farmacologiche > Età interazioni e farmaci > Farmaci naturali e interazioni > interazioni farmacologiche > interazioni tra farmaci > politerapia e interazioni


